睡眠時無呼吸症候群Q&A
睡眠時無呼吸症候群(SAS)とは呼吸停止(無呼吸)や弱い呼吸(低呼吸)が寝ている間に繰り返し起こっている病気です。自覚症状としていびきや昼間の眠気、熟睡感がない、起床時の頭痛などがあり、さまざまな生活習慣病、心臓疾患と密接に関係しています。
SASは特殊な疾患ではなく、日本では潜在的な患者さんが約200万人、治療が必要な患者さんは約30万人いるといわれています。
睡眠時無呼吸症候群

①具体的な症状を教えてください
- 眠っているとき・・・
- ● いびきをかく
- ● 息が止まる
- ● 呼吸が乱れる
- ● 息が苦しくて目が覚める
- ● なんども目を覚まし、トイレに行く
- 日中、起きているとき・・・
- ● しばしば居眠りをする
- ● 記憶力や集中力が低下する
- ● 性欲がなくなる
- ● 性格が変化する
- ● 体を動かすときに息切れする
②どのような理由で無呼吸が起こるのですか?
無呼吸は大きく2つのタイプの分けられます。
☆閉塞型:上気道の完全または部分的な閉塞によって生じるタイプ。
太っている人や小さい顎、咽頭腔のスペースが小さい人(解剖学的な理由)、もしくは飲酒や睡眠薬などによって筋肉がゆるむ(機能的な理由)ことによって引き起こされます。
☆中枢型:呼吸中枢(呼吸を調節している脳の司令塔)の機能異常によって生じるタイプ。
一般成人ではほとんどみられることはなく、心不全の患者さんに起こります。
③診断のための検査はどのように行なうのですか?

簡易検査
自宅で行なえる“簡易検査”と入院して行なう“PSG検査”があります。
※当院では簡易検査を行なっており、その結果によっては精密検査が必要と判断した時にはPSG検査を行なえる医療機関を紹介しております。
④治療方法は?
睡眠時無呼吸症候群の治療は重症度や自覚症状により異なります
- 生活習慣の改善(減量・禁煙・禁酒など)
- 口腔内装具(マウスピース)
- 経鼻的持続陽圧呼吸療法(CPAP療法)
などがあります。












 ①急性心筋梗塞になるとどんな症状がでるのですか?
①急性心筋梗塞になるとどんな症状がでるのですか?
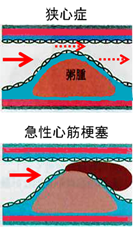 ①狭心症と急性心筋梗塞の違いはなんですか?
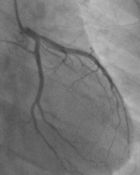
①狭心症と急性心筋梗塞の違いはなんですか? 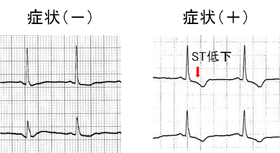 自覚症状があるときに心電図をすると右図のようにST低下という特徴的な変化がみられることが多く診断は比較的容易です。しかし都合よく受診時に症状があることもあまりないために、マスター2段階試験、トレッドミル、エルゴメーターなどによる運動負荷心電図(故意に心臓に負担をかけて前後の心電図でST低下がでるかどうかみる検査)を行ないます。
自覚症状があるときに心電図をすると右図のようにST低下という特徴的な変化がみられることが多く診断は比較的容易です。しかし都合よく受診時に症状があることもあまりないために、マスター2段階試験、トレッドミル、エルゴメーターなどによる運動負荷心電図(故意に心臓に負担をかけて前後の心電図でST低下がでるかどうかみる検査)を行ないます。  ①どんな症状が出現しますか?
①どんな症状が出現しますか? 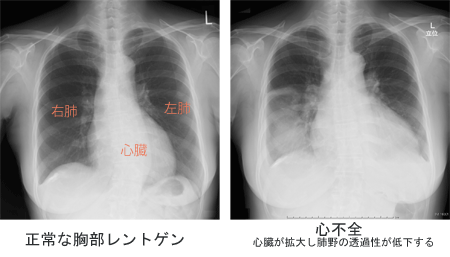





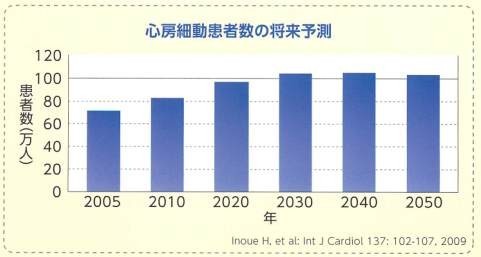
 ①心房細動とはどのような不整脈ですか?
①心房細動とはどのような不整脈ですか? 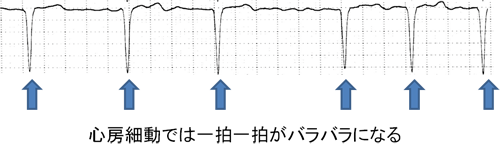
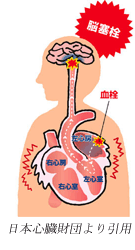 これは大きく二つに分けて考えてください。
これは大きく二つに分けて考えてください。 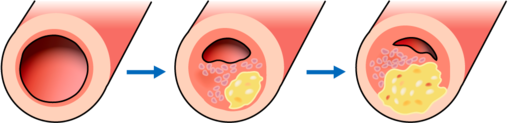








 内科の専門医である院長 森が病気の質問に答える”病気Q&A”のページです。
内科の専門医である院長 森が病気の質問に答える”病気Q&A”のページです。
 春日町の交差点を西側(Daisoさんがある方)へ折れてください。
春日町の交差点を西側(Daisoさんがある方)へ折れてください。
 約400mほど直進しますと、左手に城南中学校が見えてきます。
約400mほど直進しますと、左手に城南中学校が見えてきます。 城南中学校を超えた角を左手に入ったすぐのところに当院がございます。
城南中学校を超えた角を左手に入ったすぐのところに当院がございます。 高西交差点を南側に行くとすぐに、
高西交差点を南側に行くとすぐに、 約700mほど直進しますと、右手に城南中学校が見えてきます。
約700mほど直進しますと、右手に城南中学校が見えてきます。 城南中学校の手前の角を右手に入ったすぐのところに当院がございます。
城南中学校の手前の角を右手に入ったすぐのところに当院がございます。 平成24年5月より前院長森勝純のあとを引き継ぐ形で院長に就任することになりました森敏純です。
平成24年5月より前院長森勝純のあとを引き継ぐ形で院長に就任することになりました森敏純です。


 森内科ホームページをご覧いただきありがとうございます。
森内科ホームページをご覧いただきありがとうございます。



 当院の受付です。
当院の受付です。 待合室です。
待合室です。 各種検査をするための部屋です。
各種検査をするための部屋です。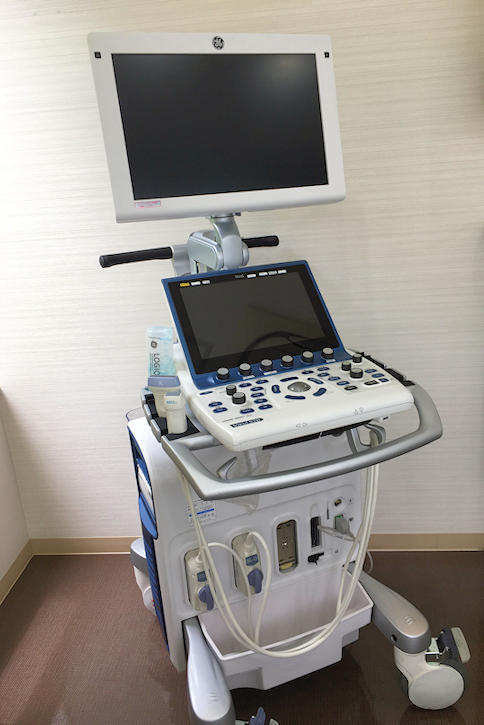 超音波を使用し体内の臓器を評価する検査で一切痛みなどはありません。当院では心臓(心エコー)と頸動脈(頚動脈エコー)を中心に検査を行なっておりますが,その他さまざまな部分の検査も行なえます。
超音波を使用し体内の臓器を評価する検査で一切痛みなどはありません。当院では心臓(心エコー)と頸動脈(頚動脈エコー)を中心に検査を行なっておりますが,その他さまざまな部分の検査も行なえます。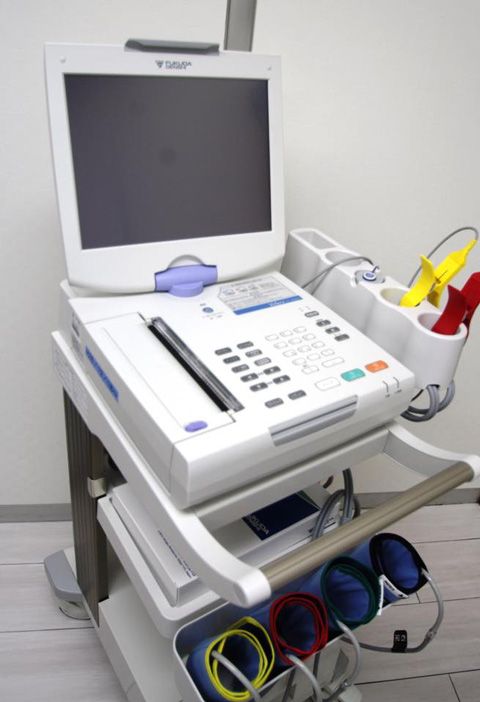 四肢の血圧を同時に測定することで足の動脈の詰まりと血管の硬さの程度を評価します。この検査によって動脈硬化の程度をある程度推測することができます。
四肢の血圧を同時に測定することで足の動脈の詰まりと血管の硬さの程度を評価します。この検査によって動脈硬化の程度をある程度推測することができます。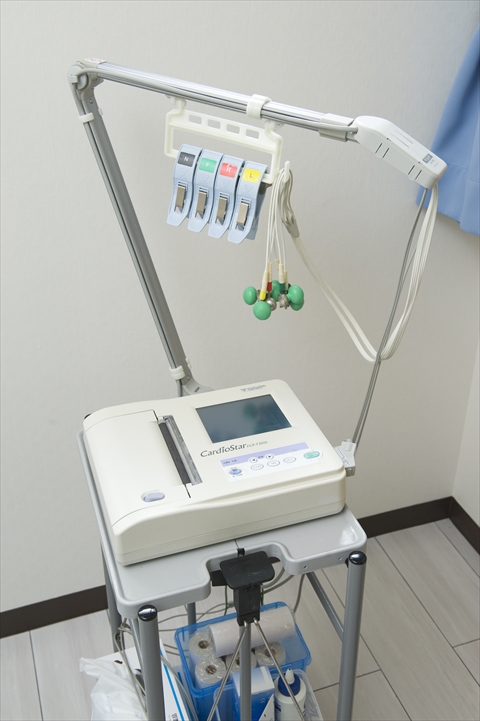 心電図はとることよりもその判読が重要であり,当院では循環器専門医が判読しております。この機器を使用して階段負荷心電図検査(軽い運動をすることで心臓に負担をかけ狭心症を疑わすような心電図変化がでないかどうかを判断する検査)も同時に行えます。
心電図はとることよりもその判読が重要であり,当院では循環器専門医が判読しております。この機器を使用して階段負荷心電図検査(軽い運動をすることで心臓に負担をかけ狭心症を疑わすような心電図変化がでないかどうかを判断する検査)も同時に行えます。 肺機能を測定する機器で,喘息やCOPD(慢性閉塞性肺疾患)の状態の把握や診断に使用します。肺年齢の測定が可能です。
肺機能を測定する機器で,喘息やCOPD(慢性閉塞性肺疾患)の状態の把握や診断に使用します。肺年齢の測定が可能です。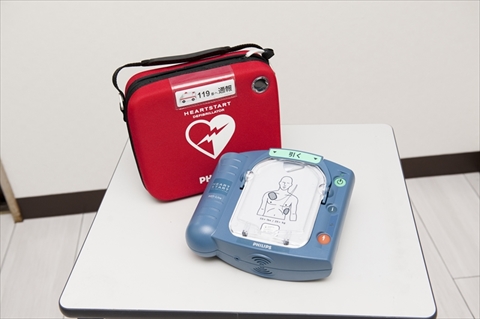 AED(自動体外式除細動器)とは心肺停止になった際に使用する治療機器であり,最近では街中でも設置されています。
AED(自動体外式除細動器)とは心肺停止になった際に使用する治療機器であり,最近では街中でも設置されています。